Эписклерит
Эписклерит — воспалительное заболевание, затрагивающее эписклеральную ткань, лежащую между конъюнктивой и склерой. Обычно оно имеет легкое течение, склонное к рецидивированию. В большинстве случаев излечение наступает самостоятельно.
Истинную распространенность заболевания определить невозможно, так как большинство пациентов не обращается к врачу. Некоторые исследователи отмечают большую предрасположенность к эписклериту у женщин (до 74% случаев).
Зачастую причина эписклерита неизвестна, хотя в 1/3 случаев он возникает у пациентов с системными заболеваниями. Из них у 11 процентов повышенный уровень мочевой кислоты в крови.
К сопутствующим заболеваниям относятся: — ревматоидный артрит; — системная красная волчанка; — узелковый полиартериит; — серонегативные спондилоартропатии (анкилозирующий спондилит, неспецифический язвенный колит, болезнь Крона, реактивный артрит, псориатический артрит); — подагра; — аллергические заболевания. связанные с наследственной предрасположенностью к сенсибилизации в ответ на наличие в окружающей среде аллергена; — инородные тела в глазу; — реакция на химические вещества; — инфекционные заболевания бактериальной (включая туберкулез, болезнь Лайма, сифилис), вирусной (включая герпес), грибковой природы, паразиты.
Крайне редко причиной эписклерита могут быть: — Т-клеточная лейкемия; — парапротеинемия; — паранеопластические синдромы (синдром Свита, дерматомиозит); — синдром Вискотта-Олдрича; — надпочечниковая недостаточность; — некробиотическая ксантогранулема; — синдром Парри-Ромберга; — транссклеральная фиксация ИОЛ в анамнезе или наличие в глазу заднекамерной ИОЛ; — гранулема от укуса насекомого; — смещение трубки Джонса для слезных канальцев.
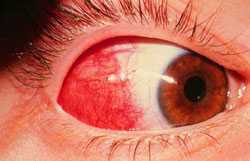
Различают две формы эписклерита: простой и узелковый. Наиболее часто встречается первый. Для него характерно локальное или диффузное покраснение в глазу (см. фото), иногда умеренно болезненное. Узелковый эписклерит протекает дольше по времени, а боль более выражена, чем при простом. На глазном яблоке определяется узелок, а вокруг него — гиперемированные ткани. Эписклерит никогда не переходит в склерит.
Для эписклерита характерны периодически повторяющиеся обострения, длящиеся в течение 1-2 недель, с интервалом в 1-3 месяца. Воспаление может протекать как в легкой, так и в тяжелой форме. Более продолжительные приступы болезни встречаются у пациентов с системными заболеваниями. Отмечается более частое появление симптомов весной или осенью, а также после перенесенного стресса и гормональных изменений.
Большинство пациентов жалуется на умеренный или сильный дискомфорт, локальное или разлитое, иногда болезненное, покраснение в глазу, светобоязнь и прозрачное отделяемое из конъюнктивальной полости.
При осмотре определяется диффузная либо локальная инъекция бульбарной конъюнктивы, иногда слизистое отделяемое. В затруднительных случаях для диагностики может применяться местно 2,5%-ный раствор фенилэфрина, позволяющий дифференцировать поверхностную инъекцию склер от глубокой.
При узелковом эписклерите образуется свободно смещаемый вместе с конъюнктивой узелок. Изменения на роговице выявляются нечасто и могут включать в себя блюдцеподобное углубление на её периферии (дилен), а также периферические инфильтраты. Примерно у 10 процентов пациентов могут наблюдаться симптомы переднего увеита.
У всех пациентов с эписклеритом должен быть тщательно собран анамнез. Это, наряду с данными осмотра, позволит определить необходимость в дополнительных специальных лабораторных анализах. Полезными для диагностики могут быть такие показатели, как уровень мочевой кислоты, антинуклеарных антител, показатель ревматоидного фактора, СОЭ в крови, развёрнутая формула крови, тесты на сифилис, флюорография.
В большинстве случаев эписклерит не нуждается в лечении. Однако при выраженной симптоматике может понадобиться использование искусственной слезы и/или местных кортикостероидов. Длительное применение последних не рекомендуется, так как увеличивает риск развития катаракты и глаукомы, а также риск рецидивов самих эписклеритов. При отсутствии ожидаемого эффекта от местной терапии могут назначаться системно нестероидные противовоспалительные средства. При наличии светобоязни рекомендовано ношение солнцезащитных очков. Важным для купирования обострения и профилактики рецидивов является удаление действия агента, вызвавшего воспаление, если таковой установлен.
Эписклерит — воспалительное заболевание, затрагивающее эписклеральную ткань, лежащую между конъюнктивой и склерой. Обычно оно имеет легкое течение, склонное к рецидивированию. В большинстве случаев излечение наступает самостоятельно.
Истинную распространенность заболевания определить невозможно, так как большинство пациентов не обращается к врачу. Некоторые исследователи отмечают большую предрасположенность к эписклериту у женщин (до 74% случаев).
Зачастую причина эписклерита неизвестна, хотя в 1/3 случаев он возникает у пациентов с системными заболеваниями. Из них у 11 процентов повышенный уровень мочевой кислоты в крови.
К сопутствующим заболеваниям относятся:
— системная красная волчанка;
— серонегативные спондилоартропатии (анкилозирующий спондилит, неспецифический язвенный колит, болезнь Крона, реактивный артрит, псориатический артрит);
— аллергические заболевания, связанные с наследственной предрасположенностью к сенсибилизации в ответ на наличие в окружающей среде аллергена;
— инородные тела в глазу;
— реакция на химические вещества;
— инфекционные заболевания бактериальной (включая туберкулез, болезнь Лайма, сифилис), вирусной (включая герпес), грибковой природы, паразиты.
Крайне редко причиной эписклерита могут быть:
— паранеопластические синдромы (синдром Свита, дерматомиозит);
— транссклеральная фиксация ИОЛ в анамнезе или наличие в глазу заднекамерной ИОЛ;
— гранулема от укуса насекомого;
— смещение трубки Джонса для слезных канальцев.
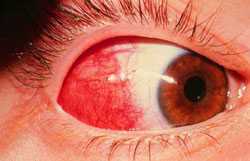
Различают две формы эписклерита: простой и узелковый. Наиболее часто встречается первый. Для него характерно локальное или диффузное покраснение в глазу (см. фото), иногда умеренно болезненное. Узелковый эписклерит протекает дольше по времени, а боль более выражена, чем при простом. На глазном яблоке определяется узелок, а вокруг него — гиперемированные ткани. Эписклерит никогда не переходит в склерит.
Для эписклерита характерны периодически повторяющиеся обострения, длящиеся в течение 1-2 недель, с интервалом в 1-3 месяца. Воспаление может протекать как в легкой, так и в тяжелой форме. Более продолжительные приступы болезни встречаются у пациентов с системными заболеваниями. Отмечается более частое появление симптомов весной или осенью, а также после перенесенного стресса и гормональных изменений.
Большинство пациентов жалуется на умеренный или сильный дискомфорт, локальное или разлитое, иногда болезненное, покраснение в глазу, светобоязнь и прозрачное отделяемое из конъюнктивальной полости.
При осмотре определяется диффузная либо локальная инъекция бульбарной конъюнктивы, иногда слизистое отделяемое. В затруднительных случаях для диагностики может применяться местно 2,5%-ный раствор фенилэфрина, позволяющий дифференцировать поверхностную инъекцию склер от глубокой.
При узелковом эписклерите образуется свободно смещаемый вместе с конъюнктивой узелок. Изменения на роговице выявляются нечасто и могут включать в себя блюдцеподобное углубление на её периферии (дилен), а также периферические инфильтраты. Примерно у 10 процентов пациентов могут наблюдаться симптомы переднего увеита.
У всех пациентов с эписклеритом должен быть тщательно собран анамнез. Это, наряду с данными осмотра, позволит определить необходимость в дополнительных специальных лабораторных анализах. Полезными для диагностики могут быть такие показатели, как уровень мочевой кислоты, антинуклеарных антител, показатель ревматоидного фактора, СОЭ в крови, развёрнутая формула крови, тесты на сифилис, флюорография.
В большинстве случаев эписклерит не нуждается в лечении. Однако при выраженной симптоматике может понадобиться использование искусственной слезы и/или местных кортикостероидов. Длительное применение последних не рекомендуется, так как увеличивает риск развития катаракты и глаукомы, а также риск рецидивов самих эписклеритов. При отсутствии ожидаемого эффекта от местной терапии могут назначаться системно нестероидные противовоспалительные средства. При наличии светобоязни рекомендовано ношение солнцезащитных очков. Важным для купирования обострения и профилактики рецидивов является удаление действия агента, вызвавшего воспаление, если таковой установлен.
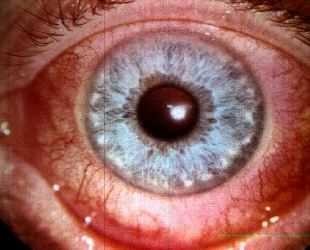
Эписклерит — это доброкачественное воспаление соединительной ткани глаза, из которой сформирована склера глаза.
Само воспаление характеризуется появлением гиперемии, то есть появлением красно-фиолетовых сеточек на глазном яблоке, а также болевыми ощущениями.
Обычно такое воспаление длится недолго, зачастую проходит без лечения. В 60% случаев он не требует обращения к врачу. Чаще всего данным заболеванием страдают пожилые люди; еще чаще — женщины в возрасте после 40 лет.
Оно может сочетаться как с системным заболеванием, так может быть и отдельным недугом. Простой эписклерит очень редко переходит в истинный склерит и не приносит осложнений.
туберкулез;
последствия укуса насекомого;
саркоидоз;
сифилис;
вирусные инфекции;
стрептококковая инфекция;
пневмококковая пневмония;
воспалительные процессы;
подагра;
атопия;
коллагенозы;
ревматизм;
полиартрит;
повышенный уровень мочевой кислоты в крови;
химические или механические травмы.
Беспокоит глазное давление? Вам стоит посмотреть — капли от глазного давления. Отобраны только лучшие и доступные капли.
Бабушки говорят нет ячменю! В статье о том, как лечить ячмень на глазу народными средствами.
Симптомы эписклерита
Чаще всего эписклерит развивается на участках между веками в уголках глаз. Болезненные ощущения возникают внезапно, появляется слезотечение, резкая боль, резь. покраснения и светобоязнь. Пораженные участки имеют цвет от розового до ярко-красных оттенков. Через некоторое время они принимают сиреневатый или фиолетовый оттенок.
Существует 2 главных подтипа: простой и узелковый. Чаще всего случается простой эписклерит. Он более болезненный, более длительный, однако лечению поддается легче и вероятность рецидива тоже намного меньше.
Узелковый эписклерит:
Такая разновидность данного заболевания чаще всего встречается у пожилых людей.
Эписклера немного припухает, из-за чего у человека есть ощущения, что зона немного возвышена. При прикосновении ощущается незначительная боль, однако, чем старше пациент, тем сильнее боль. При эписклере сосуды значительно расширяются. Образуются узелки диаметром 2-4 миллиметров, которые могут быть твердыми и мягкими на ощупь. Иногда образуются несколько узелков, которые вскоре могут слиться в один. В среднем данное заболевание длиться 2-3 недели, однако может продолжаться и до 5 месяцев.
Узелковый эписклерит длиться больше, чем обычный. Нередко болезнь распространяется на оба глаза. В процессе лечения узелки рассасываются и оставляют после себя легкую аспидную окраску. При узелковом эписклерите не наблюдается ни светобоязнь, ни слезотечения.
Мигрирующий эписклерит
Сообщает о себе болезненными ощущениями и припухлостями в глазу. В глазу вблизи от лимба образуется гиперемированный очаг. Зачастую сопровождается ангионевротическим отеком век и головной болью. Мигрирующий эписклерит очень быстро проходит: в течении 2-3 дней на глазу не останется не следа.
Розацеа-эписклерит
Такая разновидность эписклерита очень похожа на мигрирующий тип: все также появляются узелки фиолетового оттенка на глазу. Отличие только одно — поражается роговая оболочка, которая называется розацеа-кератит. Чаще всего сочетается с появлением розовых угрей на коже лица.
Поражение роговицы — самая тяжелая часть заболевания, есть большая склонность к рецидивам.
Диагностика эписклерита
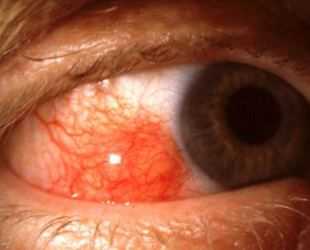
Диагноз ставят исходя из всей клинической картины, у всех пациентов с подозрением на эписклерит должен быть собран анамнез. Однако наряду с данными осмотра, необходимо провести дополнительные лабораторные исследования, такие как: мочевая кислота, показатель ревматоидного фактора антинуклеарных антител, СОЭ, развернутая формула крови, флюорография, не лишним будет и тест на сифилис.
На заметку:
Эписклерит отличается от склерита меньшей тяжестью процесса и тем, что болезнь протекает, не влияя на сосудистый тракт.
Отсутствие характерных поверхностных сосудов, фиолетовый оттенок. Длительность течения отличает эписклерит от фликтенулезного конъюнктивита.
Задний эписклерит достаточно трудно отличить от серозного тенонита.
Лечение эписклерита
Чтобы лечение было эффективным, необходимо сначала снять воспаление. Нужно ограничить любые нагрузки на глаз, давать ему больше отдыха и покоя.
С помощью остывшей чайной заварки промывайте глаза. Лучше всего брать черный листовой чай. Таки образом промывать глаза 2 раза в день. Такой способ поможет снять воспаление с глаза и снизит дискомфорт.
Закапывайте в глаз сок алоэ
Чтобы ускорить процесс лечения, капайте глаза каплями, в составе которых есть сок алое. Алое – это один из самых действенных стимуляторов регенерации тканей.
Сделать такие капли можно и самому. Для этого нужно на 10 капель воды развести 1 каплю сока алое. Воду брать только кипяченую и комнатной температуры.
Закапывать в глаза такие капли нужно три раза в день на протяжении трех месяцев.
Обратите внимание: Для каждого закапывания вам нужна новая порция сока алое. То есть, отрезать от растения небольшую часть листа и выдавливать одну капельку.
Промывание глаза
Помимо закапываний алоэ, и чайных промываний, ускорить курс заживления вам поможет целебная настойка.
Для ее приготовления нужно:
20 грамм ромашки;
20 грамм цветков василька;
20 грамм корня лопуха;
Сбор этих всех растений должен быть тщательно измельчен и перемешен.

После этого берут по одной столовой ложке сбора и заливают стаканом крутого кипятка. Настаивать полчаса, накрыв крышкой, до того, как отвар не станет комнатной температуры.
После этого готовым отваром промывают глаза. Делать их нужно как можно чаще. Также из полученного отвара можно делать компрессы, которые нужно держать не менее 15 минут. Такие компрессы можно делать до 5 раз в сутки.
Для лечения эписклерита назначаются противовоспалительные препараты. Так, например, флюрбипрофен с дозировкой в 100 миллиграмм нужно принимать 3 раза в день в течении 4-5 дней. Такой вид лечения рекомендуется при тяжелом рецидиве или длительном течении.
Осложнение: На месте инфильтратов иногда образуется соединительная ткань в излишке.Она распространяясь на лимб и роговицу вызывает склерозирующий кератит, вторичная глаукома, снижение остроты зрения. Процесс может закончиться тем, что склеральные инфильтраты изъязвляются и наступает полное сморщивание глаза, то есть гибель, и необратимая слепота.
Помогла статья? Возможно, она поможет и вашим друзьям! Пожалуйста кликните по одной из кнопок:
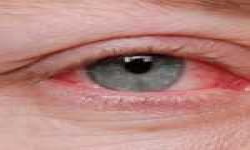
Причины возникновения
Как правило, эписклерит глаза возникает без видимой причины, но иногда является следствием системного воспалительного заболевания:
системной красной волчанки;
ревматоидного артрита;
язвенного колита;
болезни Крона;
узелкового полиартериита.
Кроме того, в качестве причины эписклерита могут выступать подагра, туберкулёз, розацеа, инфекция вирусом простого герпеса, попадание инородного тела, реакция на химические раздражители, грибковые поражения и другие заболевания.
Комплекс упражнений для глаз при близорукости можно найти в этой публикации.
Крайне редко эписклерит сопутствует:
Т-клеточной лейкемии;
парапротеинемии;
синдрому Парри-Ромберга;
некробиотической ксантогранулёме;
надпочечниковой недостаточности;
синдрому Вискотта-Олдрича;
паранеопластическим синдромам;
гранулёме от укуса насекомого.
Согласно статистическим данным, женщины болеют чаще мужчин. Возникает эписклерит в большинстве случаев в возрасте 30-40 лет и склонен к рецидивирующему течению.
Симптомы заболевания
Различают три формы эписклерита: узелковую, мигрирующую и розацеа-эписклерит.
Для узелковой формы характерно появление вблизи лимба узелков округлой формы, покрытых гиперемированной и не спаянной с ними конъюнктивой. При пальпации отмечается болезненность глаза. Процесс обычно двухсторонний.
Длительность процесса в среднем составляет 1 месяц, после чего узелки рассасываются, оставляя после себя аспидную окраску. Возникает узелковая форма у лиц пожилого и среднего возраста и характеризуется рецидивирующим течением с возникновением узелков в новых местах.
Для мигрирующей формы характерно появление плоского, гиперемированного очага вблизи лимба, нередко очаг болезненный. В редких случаях заболеванию сопутствует отёк век или мигрень. Длительность заболевания составляет от пары часов до нескольких дней, при этом отмечается строгая периодичность рецидивов.
Для розацеа-эписклерита характерны изменения, сходные с мигрирующей формой. В ряде случаев отмечается поражение роговой оболочки. Эта форма сочетается с розовыми угрями лица.
Диагностика
Диагноз выставляет только врачом-офтальмологом при осмотре щелевой лампой. Во время осмотра врач определяет наличие отделяемого, вовлечение подлежащих тканей, болезненности и исключает другие возможные причины заболевания.
У больных в обязательном порядке должен быть собран тщательным образом анамнез, что позволяет определить необходимость назначения дополнительных методов исследования.
Кроме того, в диагностике заболевания помогают такие показатели, как показатель ревматоидного фактора, тесты на сифилис, уровень антинуклеарных антител, мочевой кислоты, СОЭ крови, флюорография и развёрнутая формула крови.
Дифференцировать заболевание следует от заболеваний, схожих по симптоматике: конъюнктивита и склерита.
А какие витамины для глаз принимать при близорукости, рекомендуется в этой публикации
Лечение эписклерита
В большинстве случаев эписклерит не требует специального лечения. Но при выраженной симптоматике больные нуждаются в назначении глюкокортикостероидов и препаратов искусственной слезы.
Следует заметить, что глюкокортикостероиды не рекомендуется использовать в течение длительного времени, так как можно увеличить риск развития глаукомы и катаракты и спровоцировать рецидив основного заболевания.
При отсутствии эффекта от назначенной терапии применяются системные нестероидные противовоспалительные средства. Светобоязнь, если таковая имеется у пациента, лечится ношением солнцезащитных очков. Кроме того, рекомендуется дополнительная консультация у ревматолога и аллерголога.
При выявлении агента, вызывающего рецидив заболевания, требуется его удалить.
Прогноз при эписклерите благоприятный.
Эписклерит
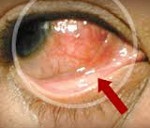
Эписклерит — это воспаление эписклеральной пластинки глаза. Клинически проявляется односторонним покраснением, умеренным дискомфортом в области глаза, локальной болезненностью, слезоотделением. В процессе постановки диагноза применяют визуальный осмотр, визометрию, тонометрию, рефрактометрию, компьютерную периметрию, биомикроскопию с помощью щелевой лампы. Используют лабораторную диагностику для выявления возможной основной патологии. Лечение эписклерита консервативное, заключается в назначении нестероидных противовоспалительных препаратов, увлажняющих и антибактериальных капель. При отсутствии жалоб терапия не требуется. Прогноз благоприятный.
Эписклерит
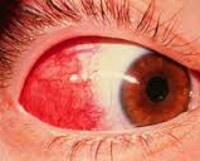
Эписклерит — это воспалительное заболевание глазного яблока, при котором поражается эписклеральная оболочка. Эписклера является поверхностным слоем склеральной капсулы глаза, имеет рыхлую структуру и богатое кровоснабжение (содержит две сосудистые сети — поверхностную и глубокую). Эписклерит может протекать в двух формах — простой и узелковой. Простая форма чаще возникает у лиц молодого возраста, узелковая, как правило, поражает пациентов старше 50 лет. Эписклериту свойственно рецидивирующее течение. Заболевание практически никогда не переходит в истинный склерит. Часто сочетается с аутоиммунными нарушениями в организме. Поражение обычно одностороннее, но может быть и двухсторонним. Патология встречается в практической офтальмологии повсеместно.
Причины возникновения эписклерита
Патогенез эписклерита до конца не выяснен. Известно, что воспалительная реакция распространяется на эписклеру из кровеносной системы. К факторам риска развития эписклерита относят попадание инородного тела в глазное яблоко, воздействие различных химических веществ на глаза, наличие поливалентной аллергии. Заболевание часто возникает как офтальмологическое осложнение при ревматоидном артрите. подагре. системной красной волчанке. язвенном колите, болезни Крона. болезни Лайма. туберкулезе и других. При некоторых патологиях (болезнь Крона, неспецифический язвенный колит) воспалительная реакция на эписклере может появляться несколько раньше, чем симптомы основного заболевания, что усложняет диагностику.
Симптомы и диагностика эписклерита
При эписклерите пациенты предъявляют жалобы на одностороннее покраснение, чувство тяжести в области глаза, болезненность, слезотечение. Снижение остроты зрения нехарактерно. Простой эписклерит — наиболее распространенный тип патологии, сопровождается секторальной, реже диффузной гиперемией. Обычно проходит самостоятельно в течение двух недель. Узелковая форма характеризуется ограниченным выступающим гиперемированным узелком, который разрешается в срок до четырех недель. При биомикроскопии с помощью щелевой лампы врач-офтальмолог выявляет отсутствие набухания склеры. Вследствие частых рецидивов эписклерита поверхностные слои склеры начинают перестраиваться в параллельные ряды, в результате склеральная оболочка становится более прозрачной.
Для диагностики эписклерита врач-офтальмолог также применяет следующие методы обследования: визуальный осмотр, визометрию. тонометрию. рефрактометрию. компьютерную периметрию. Из дополнительных методов назначают лабораторные исследования крови: специфические пробы (пробу Манту, реакцию Вассермана, анализ на ВИЧ-инфекцию), флюорографию, а также определяют иммунный статус. С учетом того, что эписклерит является осложнением различных заболеваний, для точной диагностики и лечения необходимы консультации других специалистов – ревматолога. инфекциониста. эндокринолога. аллерголога.
Лечение и профилактика эписклерита
Лечение эписклерита только консервативное – медикаментозное и физиотерапевтическое. Базовая терапия направлена на коррекцию основной патологии. При отсутствии жалоб пациента специальная лекарственная терапия эписклерита не требуется. При наличии жалоб обычно назначаются нестероидные противовоспалительные препараты в виде капель (рекомендуют частые инстилляции краткосрочными прерывистыми курсами), увлажняющие капли. При необходимости используют антибиотики. Физиотерапевтические процедуры включают в себя назначение УВЧ-терапии на область глаза. Прогноз зависит от основного заболевания, чаще благоприятный.
Мероприятия по профилактике патологии предполагают использование защитных средств для глаз при работе на химических производствах, своевременное выявление и назначение грамотной терапии при хронических заболеваниях, прохождение регулярных профилактических осмотров, соблюдение правил личной гигиены и укрепление иммунной системы.
Эписклерит глаза: описание, симптомы и лечение заболевания
Возможно, вам приходилось встречать людей, у которых воспалена сосудистая сетка в глазу. Как правило, она кроваво-красного цвета и вызывает неприятные ощущения. Скорее всего, вы столкнулись с заболеванием, которое называется эписклерит. Что необходимо знать об этом заболевании? Как лечить? На эти и другие вопросы, связанные с эписклеритом, ответит данная статья.
Что это такое?
Эписклерит — это заболевание глаза, при котором воспаляется наружный слой глазной склеры.
Склерой называют верхнюю, довольно плотную фиброзную оболочку в глазном яблоке, которая выполняет защитную функцию, а также поддерживает мышцы глаза, нервов, сосудов и внутренних слоёв. Снаружи склера покрыта слизистой оболочкой — конъюнктивой.
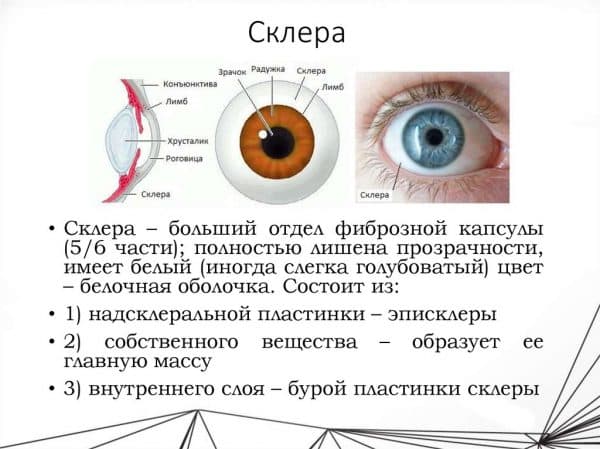
Склера состоит из трёх слоёв:
- Первый слой (собственно, эписклера) — рыхлый, обильно снабжённый кровеносными сосудами. Расположен сразу под теноновой оболочкой.
- Второй слой (склера) — весьма плотный. Состоит большей частью из коллагеновых волокон, которые размещаются в хаотичном порядке. Эти волокна придают склере белый цвет.
- Третий слой помещается под склерой. Представляет собой бурую рыхлую оболочку, переходящую затем в сосудистую оболочку. Кровеносные сосуды, питающие склеру, расположены в теноновой оболочке и в наружных слоях ткани склеры.
При эписклерите воспаление поражает только наружный слой склеры, то есть эписклеру. Обычно бывает двусторонним, доброкачественным, возникает чаще у женщин после 40 лет. Эписклерит классифицируют на простой, диффузный и узелковый.
Первые два типа встречаются в 80% случаев, узелковый — в 20%. Заболевание довольно часто рецидивирует, но, вместе с тем, никогда не распространяется на более глубокие слои склеры.
Точные причины возникновения эписклерита до сих пор не установлены. Предполагается, что глазное воспаление возникает на фоне таких заболеваний, как:
- ревматизм, туберкулёз, сифилис;
- острые инфекции;
- диабет, подагра;
- наследственная аллергия.
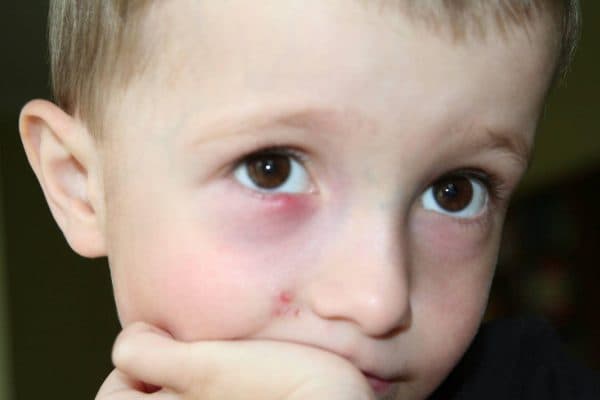
Проявление заболевания у ребенка
В редких случаях причиной эписклерита может стать:
- Т-клеточная лейкемия;
- гранулема от укуса насекомого;
- синдром Парри-Ромберга;
- транссклеральная фиксация ИОЛ;
- парапротеинемия;
- синдром Свита;
- дерматомиозит;
- синдром Вискотта-Олдрича;
- некробиотическая ксантогранулема;
- надпочечниковая недостаточность;
- смещение трубки Джонса для слезных канальцев.
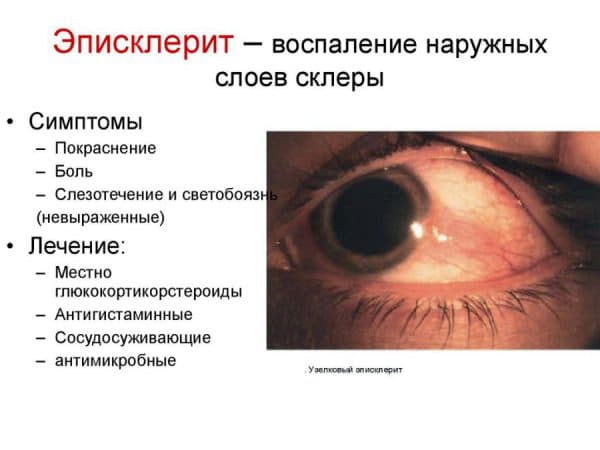
Наиболее часто встречается простой тип эписклерита. Для него характерно локальное или диффузное покраснение в глазу, иногда немного болезненное. Узелковый эписклерит более длителен по протеканию и немного болезненнее, чем простой. На глазном яблоке появляется узелок, а вокруг него — гиперемированные ткани. Эписклерит никогда не переходит в склерит.
Для эписклерита характерны периодически повторяющиеся обострения, длящиеся в течение 1-2 недель, с интервалом в 1-3 месяца. Воспаление может протекать как в лёгкой, так и в тяжёлой форме. Более продолжительное время длятся приступы у пациентов с системными заболеваниями. Замечено, что симптомы болезни чаще возникают весной или осенью. Также установлено, что эписклерит может появиться после перенесённого стресса или гормональных изменений.
Как правило, пациенты жалуются на умеренный или сильный дискомфорт, локальное или разлитое, покраснение в глазу, слезотечение и светобоязнь.
Мигрирующий эписклерит — одна из разновидностей заболевания. Начинается с болезненных ощущений и припухлостей в глазу. Зачастую сопровождается отёком век и головной болью. Мигрирующий эписклерит проходит быстро: в течение двух-трёх дней на глазу не остаётся ни следа.
Ещё одним подвидом заболевания является Розацеа-эписклерит. Данная разновидность похожа на мигрирующий эписклерит: также появляются узелки фиолетового оттенка на глазу. Но есть одно важное отличие: поражается роговая оболочка, которая называется розацеа-кератит. Зачастую сочетается с появлением розовых угрей на коже лица.
Поражённые участки могут иметь цвет от розового до ярко-красного оттенка. Через некоторое время они принимают сиреневатый или фиолетовый оттенок.
Диагностика
Диагностировать заболевание может только врач-офтальмолог при осмотре глаза щелевой лампой. Во время осмотра специалист определяет наличие отделяемого, вовлечение подлежащих тканей, болезненности и исключает другие возможные причины проявления симптомов. У больного должен быть собран анамнез, что позволяет определить необходимость назначения дополнительных методов исследования.
В диагностике заболевания помогают также:
- показатели ревматоидного фактора;
- тесты на сифилис;
- уровень антинуклеарных антител, мочевой кислоты;
- СОЭ крови;
- флюорография;
- развёрнутая формула крови.
Важно дифференцировать эписклерит от иных заболеваний, схожих по симптоматике: конъюнктивита и склерита.
Если человек обнаружил у себя симптомы, похожие на эписклерит, то, в первую очередь, необходимо сразу же обратиться к офтальмологу. И не стоит откладывать поход в медицинское учреждение: глазные заболевания очень опасны. Тем более нельзя заниматься самолечением: так можно потерять драгоценное время и упустить начало заболевания.
Эписклерит не потребует какого-то сложного лечения. После тщательной диагностики врач, скорее всего, назначит капли, которые снимут воспалительный процесс, а также капли искусственной слезы, необходимые для увлажнения глаза. В тяжёлых и запущенных случаях врач назначит нестероидные и стероидные противовоспалительные препараты в каплях либо в мазях.
Если у пациента имеется светобоязнь, то дополнением к лечению послужит ношение солнцезащитных очков. Также потребуется дополнительная консультация у ревматолога и аллерголога. Прогноз при эписклерите благоприятный.
При рецидивирующем течении и появлении болей у пациента местно назначают кортикостероиды в виде глазных капель (деканос, максидес, офтан-дексаметазон) или глазной мази (гидрокортизон-ПОС), а в тяжёлых случаях — нестероидные противовоспалительные средства в виде капель (наклоф) 3-4 раза в день. При упорном течении применяют нестероидные противовоспалительные средства внутрь.
Если эписклерит вызван основными заболеваниями (инфекционными или ревматоидными), то начать нужно с их лечения. Также потребуется устранение раздражителей, способных вызвать аллергическую реакцию (очаги хронической инфекции, расстройство питания и др. ).
При ревматической природе эписклерита показаны салицилаты, бутадион, реопирин. При инфекционных склеритах — антибиотики и сульфаниламиды.
При туберкулезно-аллергических склеритах рекомендуется десенсибилизирующее и специфическое лечение (ПАСК, фтивазид, салюзид, метазид и др.). Проводится и местное лечение:
- тепло;
- физиотерапевтические процедуры;
- мидриатические средства (при нормальном внутриглазном давлении).
Лечение народными средствами
Чтобы ускорить процесс медикаментозного лечения, рекомендуются капли, содержащие сок алоэ. Это один из самых действенных стимуляторов регенерации тканей. Сделать такие капли можно самостоятельно. Для этого в 10 каплях воды следует развести 1 каплю сока алоэ. Необходимо использовать только кипячёную воду комнатной температуры.Такие капли нужно закапывать в глаза три раза в день на протяжении трёх месяцев. Для каждой процедуры потребуется новая порция свежевыжатого сока алоэ.
Можно также приготовить целебную настойку из следующих компонентов:
- ромашка (20 г);
- цветки василька (20 г);
- корень лопуха (20 г).
1 столовую ложку сбора заливают кипятком, настаивают полчаса под крышкой. Остывшей настойкой следует промывать глаза (как можно чаще) или делать компрессы (15 минут) до пяти раз в день.
Профилактика
Профилактика эписклерита заключается в своевременном устранении очагов инфекции в организме. Могут быть также рекомендованы следующие мероприятия:
- своевременное лечение герпетической инфекции;
- регулярное наблюдение у ревматолога при наличии аутоиммунных заболеваний;
- применение средств защиты глаз во время травмоопасной работы и пр.
Как лечить конъюнктивит при беременности расскажет эта статья.
С диоптриями, без диоптрий, месячного ношения, дневного, читайте, какие линзы выбрать и как ими пользоваться.
Итак, эписклерит представляет собой воспалительное поражение эписклеры, локализованной между конъюнктивой и склерой. Причину заболевания, имеющего различное происхождение, установить удаётся далеко не всегда. Диагностикой, как и лечением, должен заниматься исключительно офтальмолог. В некоторых случаях требуется консультация и помощь смежных специалистов для лечения фонового патологического процесса.
Читайте о том, какие существуют глазные мази от воспаления век в этой статье. и настолько заразен ли конъюнктивит у детей.
